رغم الثورة الطبية الهائلة التي أحدثتها الهندسة الوراثية واكتشاف الخريطة الجينية، أو الجينوم البشـري، والعلاج الجيني لتليف عضلـة القلب، والبدائل الأخرى، فإنها جميعها لن تغني عن زراعة القلب، ونتيجة لعدم توافر القلوب البشرية -التي يجب زراعتها- اتجه العلماء إلى ابتكار قلوب صناعية تحـل مكان القلوب الطبيعية، وأخذت تتطور من جيل إلى جيل، حتى تم التوصل إلى قلب صناعي جديد، اعتبر الجيل الثالث في مسيرة تطور القلب الصناعي ولا يزيد حجمه عن حجم بيضة دجاجة.
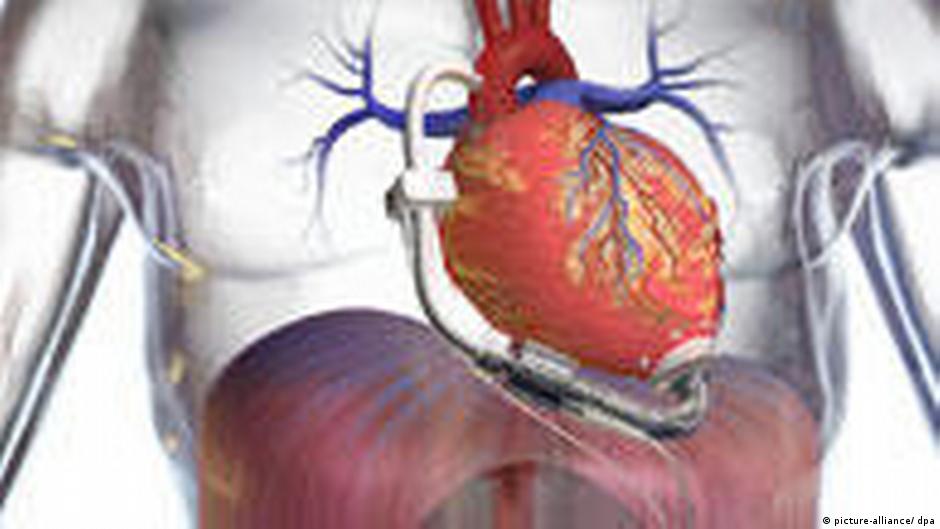
معروف أن القلب عبارة عن مضخة، تضخ الدم إلى باقي أنحاء الجسم، وعند تعب عضلة القلب تتأثر قدرتها على الضخ، فيصبح الدم غير قادر على أن يذهب من القلب إلى سائر أعضاء الجسم، كالكبد والكلى والمخ، ومن ثم يدخل المريض في حالة فشل جسماني عام، بالتالي جاءت فكرة القلب الصناعي ليحل محل القلب الطبيعي في أداء وظيفته، كان في البدء على شكل مضخة ضخمة تساعد القلب، أو تضخ الدم من داخل القلب للشريان الأورطي وهو الشريان الأساس في الجسم، بحيث يصل الدم إلى المخ والكبد والكلى.
أول مرة وردت فيها فكرة عمل هذه المضخة، كانت عندما تفتق ذهن عالم أمريكي في أثناء زيارته إلى مصر وبالتحديد إلي صعيدها، أي الجزء الجنوبي منها، حيث جذب انتباهه شكل آلة رفع المياه “الطنبور” وطريقة أدائه في ضخ الماء، وهو الذي يستخدمه المزارعون في الري لرفع المياه من نهر النيل إلى الأرض عن طريق جسم حلزوني، يلف أو يدور داخل اسطوانة، فجاءته فكرة أن يصنع مضخة للقلب بنفس الفكرة، حيث يتم تركيب الجزء الحلزوني داخل تجويف القلب، وتركيب الجزء الخارجي داخل الشريان الأورطي مع توصيله ببطارية، وبالتالي عندما يدور أو يلف الجزء الحلزوني، فإنه يقوم برفع الدم من داخل التجويف، ودفعه إلى الشريان الأورطي.
من هنا جاء ظهور القلوب الصناعية، وبدء إجراء التجارب عليها، بأجيالها المختلفة، فكانت صرخة جديدة، وأصبحت معظم المؤتمرات والاجتماعات، والدوريات العلمية الطبية، تركز عليها وتتابعها، إلى أن أعلن ونشر مؤخرًا في العديد من المجلات العلمية والطبية دراسات وتحقيقات عن بدء التجارب على الجيل الثالث من القلوب الصناعية في المستشفيات والجامعات الأمريكية، بما يطرحه من آفاق جديدة في علاج أمراض القلب.
البحث العلمي يجري على قدم وساق
ثم برز مؤخرًا تطور جديد.. جدد الآمال حول القلوب الصناعية، وصف بـأنه (الجيل الثالث) بدلاً من القلب القديم الذي حمل اسم جارفيك 7، ومصدر طاقته كان بحجم غسالة كهربائية، وأسلاكه طويلة ومزعجة ويتميز بصغر حجمه، ويعمل ببطارية لا يزيد حجمها عن حجم شريط الفيديو الصغير، وعن طريق سلك خارجي يمر على الحجاب الحاجز، يوفر الطاقة لجهاز يتم زرعه يزود القلب بالطاقة الضرورية. والاختلافات بين الأجيال الثلاثة هي اختلافات أملاها التقدم وزيادة الكفاءة من جيل إلى آخر.
العلوم الطبية الآن تتسابق في مسارين متوازيين في نفس الوقت، فيما يخص القلب الصناعي. أول المسارين هو (القلب الكامل) والثاني هو(المضخة المساعدة)، والفارق بينهما يمكن إدراكه بقراءة فكر طبي سائد وموجود حاليًا، يقول باستئصال قلب المريض بالكامل، والتخلص منه، ووضع قلب صناعي مكانه، تتم تجربته، ونتائجه المبدئية جيدة جدًّا.. ولكن حين نقول إن 80% من المرضى المصابين بهبوط في القلب لا يحتاجون إلى تغيير القلب كله، فإن الأمر يصبح مختلفًا.
أما العلاج بالجينات فسوف يكون له دور سريري (إكلينيكي) في خلال 3 أو4 سنوات قادمة، حيث إن هناك أبحاثًا تجري عن زرع الخلايا مع الجينات، وحاليًا يتم تحضير خلايا عضلية يمكن تحويرها ووضعها في القلب لعلاج تليف عضلة القلب، وذلك سيكون متوافرًا خلال عامين أو ثلاثة إن شاء الله، وهذه الطريقة بدأت بأساليب أولية ولم تصل إلى درجة يمكن تقديمها للناس حيث إن الأبحاث ما زالت في بدايتها.
لقد تطورت جراحة القلب حتى وصلت إلى أعلى درجات تطورها خلال العام الماضي فقط، إذ حدث تقدم على نطاق واسع في كل جهات علاج القلب، ولا بد من أن نعرف أن جراحة القلب، أصبحت ناضجة، ومن المهم أن يعرف جراحوا القلب من هم الناس أو المرضى الذين يعالجونهم، وما هي احتياجات مرضى مجتمعهم الأكثر معاناة من الآخرين، حيث ثبت أن الطبقة الكادحة في أي مجتمع هي التي تصاب بالأمراض بمعدل أربعة أضعاف الشريحة الراقية في المجتمع، وأن نساء الطبقة الكادحة يصبن بأمراض القلب بمعدل يعادل ضعف نساء الطبقة الراقية، وجراحو القلب لا بد أن يكون لديهم تفكير في هذا الموضوع.
كما أن هناك أبحاث كثيرة أكدت أن كفاءة إجراء جراحة القلب مهمة جدًّا للتطبيق، وهناك أبحاث تقارن بين نتائج الجراحة والتوسيع بالبالون مثلاً، وبعض الأبحاث أظهرت أنه ليس هناك فروقًا في النتائج بين التوسيع بالبالون والدعامات بالجراحة، ودراسة أخرى قالت إن نتائج تلك الجراحة أفضل بكثير من البالونات.. ولما تم بحث الفروق بين الاثنين، وجد أن نوع الجراحة، ونتائج الجراحة في واحدة منهم أفضل من الثانية بكثير، فواحدة منهم أجريت في أوروبا والثانية أجريت في أمريكا.. التي أجريت في أوروبا أظهرت أن مستوى الجراحة أعلى كثيرًا، لأن معدل الوفيات لم يزد على 8%. هذا مثال على اختلاف نتائج الجراحة لأن كفاءة الجراحة تستلزم -للوصول إلى أفضل النتائج فيها- ضرورة العمل بروح الفريق لخدمة مرضى القلب.
لكن هل يمكن أن تكون هناك مقاومة من الجسم للقلب الصناعي وهل يمكن تغييره إذا تعطل، أو يتم تركيب قطع غيار له؟ في واقع الأمر لن تكون هناك مقاومة من الجسم مطلقًا، فجسم القلب الصناعي مكون من مادة أو عنصر التيتانيوم، التي لا يرفضها الجسم، والزائدة الخارجة منه هي من الجرافت الطبيعي، أو من النسيج، ولا توجد أية مقاومة للاثنين، بالضبط مثل الصمامات الصناعية، أو مثل “الكليبس” الذي يتم تركيبه في المخ، أو الظهر، فهي كلها من مواد لا يلفظها الجسم كما يلفظ الأنسجة، والعمر الافتراضي لهذا القلب سيصل إلى عشر سنوات تقريبًا، وعندما يظهر أن المضخة بدأت في الفشل، أو أن الجهاز بدأ يتعب، تجري عملية لاستئصال الجهاز القديم، ويتم وضع جهاز جديد، وعلى أية حال إلى أن ينتهي العمر الافتراضي للقلب الصناعي من الجيل الثالث، سيكون الجيل الرابع قد ظهر، وربما –بل بالقطع– سيكون عمره الافتراضي أطول.
ولا تقف الأبحاث العلمية في مجال سلامة القلب عند هذا الحد، لكنها تسير بالتوازي في مسارات عديدة، فبحوث الأطباء أو المعالجين تعمل فيما يمنع –أصلاً– حدوث هبوط عضلة القلب، وبحوث الأدوية تعمل للوصول إلى أدوية جديدة تحسن من كفاءة عضلة القلب، وتمنع تطورها إلى فشل مزمن، أو فشل كامل في الجسم، وبحوث الجراحة، تسير في تطوير عمليات “By Pass” للمحافظة على العضلة، وذلك في حالة الأزمات القلبية، إذا ما سد الشريان بما نسميه جلطة في القلب.
إن تجدد الحاجة إلى قلوب صناعية، يرجع إلى حقيقة مزعجة، هي حالات قصور القلب عن أداء وظيفته، وفشل جميع الأدوية في مواجهتها تؤدي إلى موت 300 أتلف أمريكي كل عام أي ضعف الوفيات الناتجة عن الجلطة المميتة، وسبعة أضعاف الناتجة عن سرطان الثدي. وعملية زرع القلب رغم نتائجها المبهرة، لا تحل هذه المشكلة، ففي أمريكا مثلاً، قائمة المنتظرين لقلب ينقذ حياتهم، تشمل 70 ألف أمريكي كل عام، وتتحقق آمال 2000 فقط بالعثور على قلوب تفي بالغرض المنشود لموتى الحوادث الذين أثبتت التحاليل الدقيقة الموت الكامل لجذع المخ لديهم، مما يعني استحالة إعادة الحياة إليهم، إلى جانب الشروط الأخرى التي وضعتها الهيئات القانونية، والطبية للحصول على مثل هذه القلوب.
ومهما تكن النتائج التي ستبرزها تجارب القلب الجديد، فإنها تجسد أحد الميادين المهمة لمحاولة البحث عن بدائل للأعضاء العاجزة عن أداء وظيفتها، عن طريق الهندسة الطبية، إلى جانب ميدان الهندسة الوراثية، الساعية إلى تشكيل أعضاء بشرية كاملة من خلال تنمية خلايا جنينيه أو جذرية غير متخصصة، يمكن تحويلها إلى قلب أو رئة أو كبد أو بنكرياس، وغير ذلك من أعضاء الجسم، هذا فضلاً عن التطورات الجارية في ميدان زراعة الأعضاء، ومحاولة السيطرة على عوامل الرفض للأعضاء الحيوانية، وضمان تطهيرها من جراثيم كامنة فيها قد تنتقل إلى البشر وتفتك بهم.
لكن الأمل معقود الآن على أن تدخل القلوب الصناعية أو تلك المضخات إلى الخدمة، ويتوقع الخبراء توافر هذه المضخات بحيث تتواجد فوق الرفوف بالمستشفيات بعد ثلاث سنوات من الآن، وبحيث يتم تركيبها لمريض الهبوط المزمن في عضلة القلب بعملية جراحية تستغرق حوالي الساعتين ونصف الساعة، ولا شك في أن التطور الحاصل في هذه المضخات مهم جدًّا بالنسبة للعالم كله، ولكن تزداد أهميته خاصة بالنسبة لمنطقتنا العربية التي لا تتوافر فيها جراحة زراعة القلب، رغم أعداد المرضى الهائلة التي تحتاج إليها.
المراجع:
- Froelicher VF. Exercise and the heart : clinical concepts .2nd . ed. Chicago: Yearbook Medical, 1999.
- Campbell RWF A. Dynamic ELECTROCADIOGRAPHY ,Edinburgh : Churchill Livingstone , 1999 .
- O.COLE .Pattern of rheumatic heart disease in nigerans , Trop . Cardiol., 2000.